T細胞在免疫治療中的地位和作用
免疫療法抗腫瘤的本質是在患者體內誘發免疫反應。目前治療效果不充分的主要問題出在免疫有時不能在腫瘤微環境中充分發揮作用,其中一個原因就是腫瘤微環境的免疫抑制造成CD8+T(以下稱CTL,即腫瘤殺傷性T細胞)細胞處于免疫疲憊(抑制)狀態。為了提高免疫療法的療效,有必要掌握CD8+T細胞的具體狀態,設法讓T細胞在險惡的腫瘤微環境中維持功能。
我們收集資料編纂此文的目的,是想讓讀者進一步了解抗腫瘤免疫療法的實質和現狀,本文主要介紹CTL的功能抑制與免疫疲憊及免疫代謝的關系。
目前的西醫治療中,繼外科手術、放射療法、藥物療法之后,免疫療法已經成為第四大療法。抗腫瘤免疫療法的重點是激活CTL細胞,最大限度發揮CTL的功能,不但需要特異性誘導,還需要解決免疫抑制的問題。進一步來說,免疫代謝與T細胞的分化及功能調節有關,是否可以用免疫代謝調節T細胞也是重要課題。
1. 主要T細胞的種類和功能
1) CD+4T細胞
是細胞膜表面CD4分子陽性的T細胞,它與抗原遞程細胞(如DC細胞)上的MHCⅡ分子結合后,T細胞開始識別腫瘤細胞,自體被激活。
CD+4T細胞受到周圍環境中IL-12,IFN-γ、IL-4、IL-6、TGF-β等因子的影響后,轉化為輔助性T細胞,清除細胞內的病菌,刺激和激活B細胞、CTL,激活中性粒細胞、引起自體免疫疾病等(如難治性腸炎),一部分輔助性T細胞還將分化為Treg細胞(抑制性T細胞)。
2) CD8+T細胞
是細胞膜表面CD8分子陽性的T細胞,它與抗原遞程細胞(如DC細胞)上的MHCⅠ分子結合后,T細胞開始識別腫瘤細胞,并得到激活。IL-2可以強化CTL。CTL分泌穿孔素和分解霉誘導癌細胞凋亡(細胞程序死亡)。CTL持續發揮功能的過程中,細胞膜表面逐漸出現免疫檢查點,免疫檢查點與受體(如來自癌細胞的受體)結合,最終導致CTL自身死亡。這就是一個免疫抑制的過程,也是發生抗腫瘤免疫抑制的一個主要原因。
2. 腫瘤微環境中CTL的抑制與解除
通過腫瘤浸潤性CTL的檢測可以知道,在腫瘤微環境中得到持續抗原刺激的CTL膜表面生成的抑制分子PD-1,Tim-3數值逐漸升高,他們同時抑制了IL-2,TNF-α、IFN-γ促進免疫活性的細胞因子生成。腫瘤微環境中還存在骨髓由來的免疫抑制細胞(MDSC)、抑制性T細胞(Treg)、腫瘤相關巨噬細胞(TAM)等免疫抑制性細胞,這些細胞的受體與PD-1、Galectin-9結合后進一步分泌免疫抑制性細胞因子IL-10、TGF-γ等。除此之外,近些年還發現腫瘤分泌的PGE2浸潤樹突狀細胞后降低相關免疫細胞的抗原遞呈能力,產生的IL-1進一步抑制T細胞功能。它們一起加速了免疫抑制環境的形成。
因此,在抗腫瘤免疫治療中,不但要解除免疫抑制,還要考慮改善腫瘤微環境。有科學家正在研究用糖尿病藥物二甲雙胍來改變抗腫瘤免疫環境。
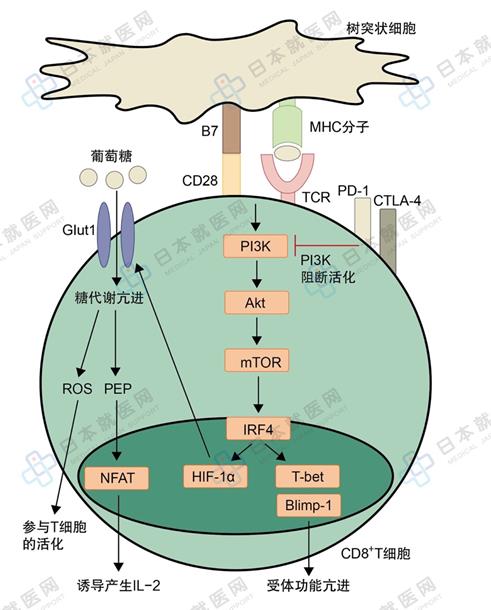
3. 控制代謝發揮T細胞功能
T細胞在樹突狀細胞的抗原刺激下被激活,在mTOR等多重因素作用下,葡萄糖代謝亢進。糖代謝的亢進可以增強T細胞的活性、促進其分化和增殖。但是PD-1、CTLA-4可以干擾糖代謝,使糖代謝功能降低。實際上使用抗PD-1抗體藥物后,可以增強糖代謝的亢進,糖代謝的產物進一步有維持T細胞活性的作用(圖)。反之,阻斷ROS路徑卻降低了CTL的數量。
腫瘤營造出促使免疫抑制的微環境,作為免疫糖代謝驅動者的樹突狀細胞數量不足,腫瘤自身燃燒葡萄糖為自己提供生存能量,因此,腫瘤微環境中是一個低糖狀態。這樣加劇了T細胞欲維持功能的環境進一步惡化,特別是腫瘤自身消耗糖類對惡化微環境起到了主要作用。為機體提供能量的ATP是雙刃劍,它可以從正面或負面影響T細胞,調整T細胞的功能,ATP也是一個調節腫瘤微環境的關注點。
在腫瘤微環境中,CTL的功能調控是重點,CTL的功能發揮主要受到樹突狀細胞的抗原遞呈影響,同時,沒有CD+4T細胞的協助,CTL無法分化完整的受體,抑制性T細胞分泌的IL-10不僅抑制免疫,還將CTL誘導分化成消除了免疫記憶的T細胞。等等,免疫細胞的代謝如此影響其功能,還有待新的科學研究,在病理上誘導T細胞的環境,為患者提供更有效的治療。臨床上,有望將DPP-4抑制劑(二甲雙胍)、HMG-CoA(他汀))還原酵素抑制劑與免疫療法結合,以提高治療效果。
-
相關內容
- T細胞在免疫治療中的地位和作用
- 日本制藥巨頭推進細胞療法的抗腫瘤藥物研發
- 樹突細胞治療在免疫細胞治療中的特殊角色
- 如何利用腫瘤疫苗對抗癌癥
- 新發現:腫瘤細胞利用調節性T細胞逃避免疫防御
- PD1免疫療法指導:K藥、O藥、T藥、B藥、I藥
- 腫瘤免疫治療中的雙刃劍:高濃度鉀離子
- 抑制腫瘤細胞的外泌體
- 一文解析腫瘤免疫治療的原理、機制、分類
- 如何增強癌癥免疫療法
- 日本研究靶向性結合相關抗原治療胰腺癌
- 日本的CAR-T研究與發現
- 談談免疫治療中的抑制性T細胞(Treg)
- 順天堂大學教授談免疫細胞治療的數據評估
- 重新編程Treg細胞,啟動更有效的腫瘤免疫治療
- 樹突細胞免疫療法:復發性卵巢癌生存率增加62%
- 樹突細胞免疫治療的介紹
- 日本厚生勞動省頒發SAKIGAKE(先驅)認定兩種抗癌療法

